Punture di zanzara e reazioni cutanee: come proteggersi
Con l’arrivo della bella stagione, le zanzare tornano a farsi sentire, portando con sé fastidiose punture e, in alcuni casi, reazioni cutanee più o meno intense. Ma come possiamo proteggerci efficacemente e trattare le eventuali irritazioni? La dottoressa Pozzi, dermatologa esperta, ci offre preziosi consigli per affrontare al meglio queste situazioni.
Perché le Punture di Zanzara Provocano Reazioni Cutanee?
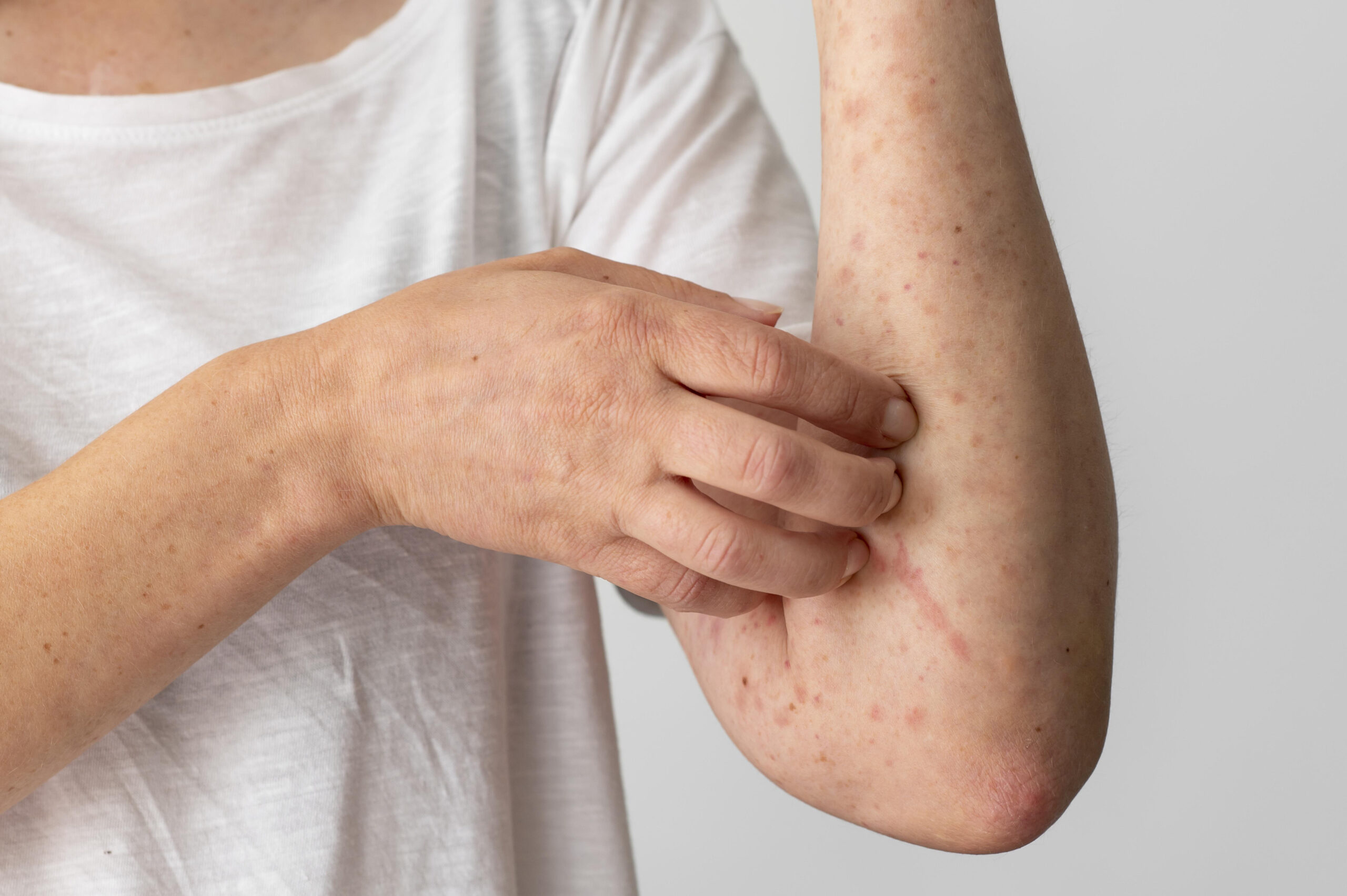
Le zanzare, durante il pasto di sangue, iniettano nella nostra pelle una piccola quantità di saliva contenente sostanze anticoagulanti e proteine. Il nostro sistema immunitario riconosce queste sostanze come estranee, scatenando una risposta infiammatoria che si manifesta con prurito, arrossamento e gonfiore nella zona della puntura.
In alcune persone, soprattutto nei bambini o in soggetti allergici, questa reazione può essere più intensa, dando luogo a pomfi di dimensioni maggiori o, in rari casi, a reazioni sistemiche note come “sindrome di Skeeter” .
Prevenire è Meglio che Curare: Strategie di Protezione
Per evitare le punture di zanzara, è fondamentale adottare alcune precauzioni:
Utilizzare repellenti cutanei: prodotti contenenti DEET, IR3535 o oli essenziali come citronella ed eucalipto possono offrire una protezione efficace. È importante seguire le indicazioni d’uso e fare attenzione in caso di pelle sensibile.
- Indossare abiti adeguati: preferire indumenti chiari, a maniche lunghe e pantaloni lunghi, soprattutto durante le ore serali, quando le zanzare sono più attive.
- Installare zanzariere: proteggere le finestre e le porte con zanzariere può ridurre significativamente l’ingresso di zanzare in casa.
- Eliminare i ristagni d’acqua: le zanzare depongono le uova in acqua stagnante. È quindi consigliabile svuotare regolarmente sottovasi, secchi e altri contenitori.
Cosa Fare in Caso di Puntura
Se nonostante le precauzioni vieni punto da una zanzara, ecco alcuni consigli per alleviare il fastidio:
- Non grattare: anche se difficile, evitare di grattare la zona colpita riduce il rischio di infezioni e irritazioni ulteriori.
- Applicare impacchi freddi: l’uso di ghiaccio o acqua fredda può aiutare a ridurre gonfiore e prurito.
- Usare creme specifiche: prodotti a base di antistaminici o corticosteroidi possono alleviare l’infiammazione. È sempre bene consultare un dermatologo prima dell’uso, soprattutto in caso di reazioni intense.
- Monitorare la zona: se compaiono segni di infezione, come pus, aumento del rossore o dolore, è importante rivolgersi al medico.
Quando Consultare un Dermatologo
È consigliabile rivolgersi a un dermatologo se:
- Le reazioni alle punture sono particolarmente intense o frequenti.
- Si sospetta un’allergia alle punture di insetto.
- Le punture si infettano o non guariscono nel tempo previsto.
La dottoressa Pozzi è a disposizione per valutare la situazione e consigliare il trattamento più adeguato, garantendo un approccio personalizzato e professionale.
Conclusione
Le punture di zanzara possono essere più di un semplice fastidio, soprattutto per chi ha una pelle sensibile o allergie specifiche. Adottare misure preventive e sapere come intervenire in caso di puntura è fondamentale per proteggere la nostra pelle.
Per ulteriori informazioni o per prenotare una consulenza, affidati all’esperienza della dottoressa Pozzi per affrontare al meglio la stagione estiva.