Laser vascolare agli arti inferiori: il trattamento efficace
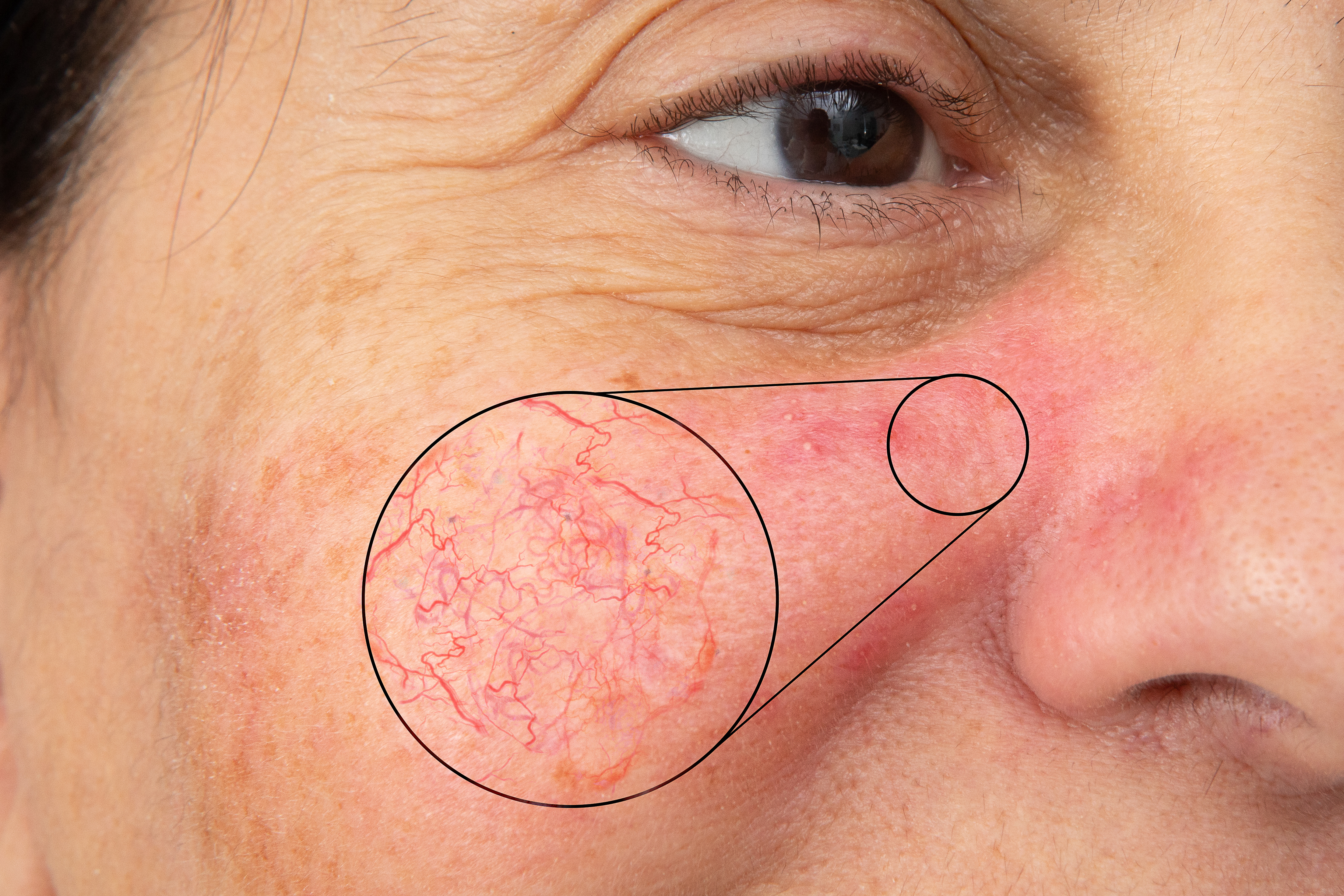
I capillari degli arti inferiori
I capillari sono di colore variabile tra il rosso e il blu e la loro comparsa è relativa alla dilatazione dei vasi sanguigni minori che salgono in superficie, in particolar modo, negli arti inferiori.
Il problema della formazione dei capillari è originato dalla sofferenza del microcircolo e le cause sono molteplici: a volte può trattarsi di esposizione a forti fonti di calore, di problematiche legati agli ormoni femminili, all’assunzione di alcool, di vasodilatatori e ipotensivi, a ereditarietà, sovrappeso, depilazione a strappo, abiti stretti, microtraumi.
È bene tenere presente che le lesioni a vene e capillari è una problematica che interessa milioni di uomini e donne in tutto il mondo.
A cosa serve il laser per il trattamento dei capillari?
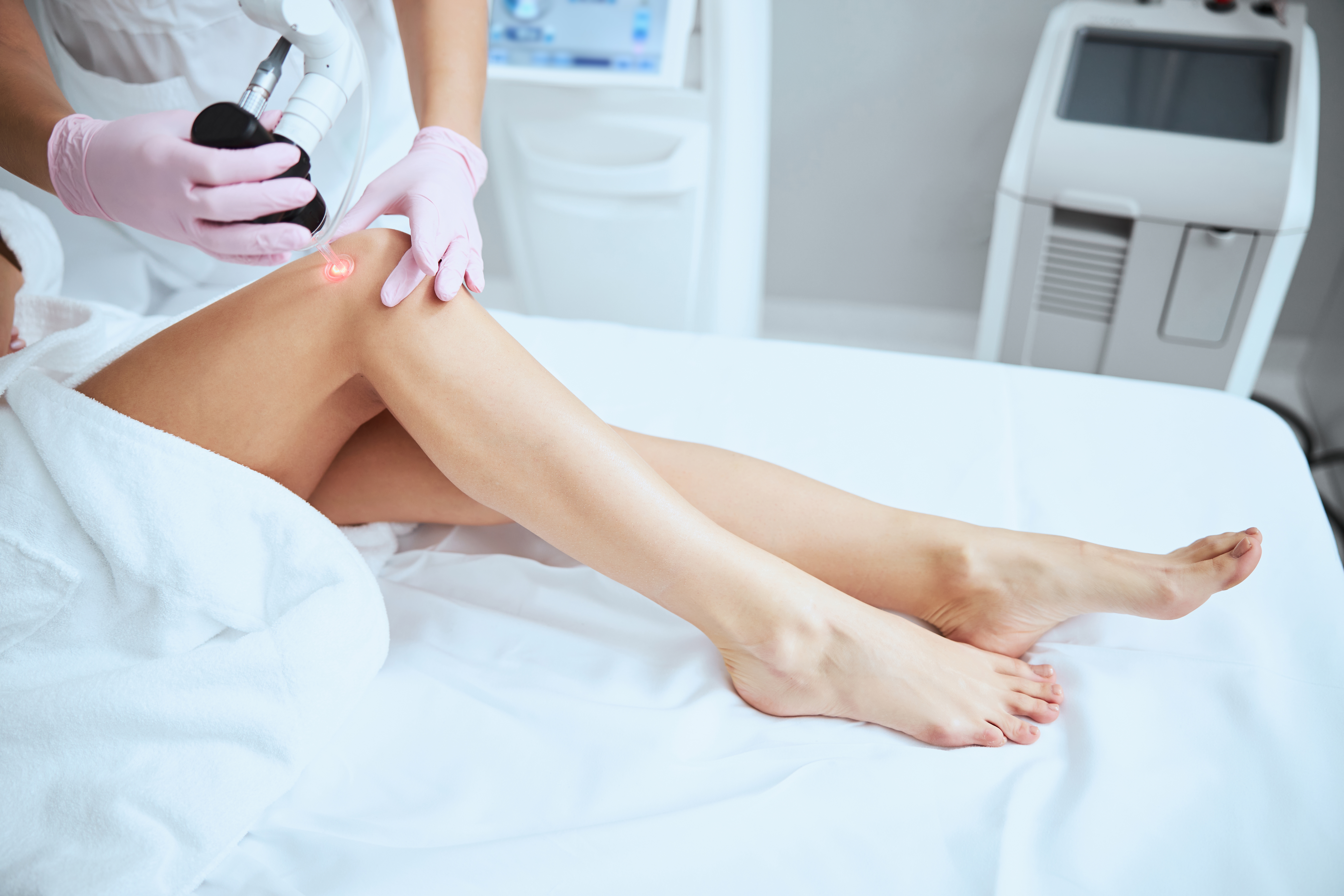
Il laser serve per eliminare definitivamente i capillari presenti soprattutto nelle gambe e altre tipologie di lesioni che possono manifestarsi sul corpo. Si tratta di una condizione che può colpire chiunque, a prescindere da fototipo, etnia ed età e rappresenta un antipatico inestetismo sia gli per uomini sia per le donne.
È dunque normale che, se i capillari sono presenti sul tuo corpo, tu possa desiderarne l’eliminazione definitiva; sappi che, salvo poche eccezioni, più o meno tutti possono sottoporsi a questo tipo di intervento.
Come funziona il laser per i capillari negli arti inferiori?
Il laser per i capillari che si trovano negli arti inferiori operano tramite lunghezze d’onda a infrarossi e penetrano nella cute senza riscaldare troppo l’epidermide e rischiare di danneggiare il pigmento cutaneo naturale, bensì chiudendo in modo stabile i vasi dilatati.
Il laser usato per trattare i capillari, che presentano tratti più superficiali, sono utilizzati anche per curare le lesioni delle vene di maggiore calibro e quindi più profonde. Le lesioni rispondono a uno specifico livello energetico, la luce passa nella cute e in base al colore, è assorbita dal sangue del vaso trattato. Il senso di calore derivato dall’interazione fa in modo che il vaso si coaguli e si chiuda definitivamente, risolvendo il problema senza intaccare o rovinare il tessuto che lo circonda: il risultato sarà garantito dall’assorbimento della lesione venosa che pertanto sarà destinata a scomparire.
Questo tipo di intervento non richiede di modificare il tuo stile di vita e infatti, dopo esserti sottoposta al laser per i capillari dovrai semplicemente evitare di esporti alle lampade abbronzanti o al sole, bagni caldi e allenamenti intensi che impegnano eccessivamente la muscolatura delle gambe. È tuttavia consigliato di evitare il trattamento nel caso di pelli pigmentate.
Subito dopo esserti sottoposto al laser, per qualche giorno dovrai indossare delle calze a compressione graduata e stare sempre attento a idratare la pelle, il tutto per tenere chiusi i vasi trattati.
Per qualche tempo noterai una lieve pigmentazione marrone della parte trattata, soprattutto nel caso di vasi di largo calibro: non devi preoccuparti, perché si tratta di un effetto collaterale passeggero. Il rossore che interessa la zona scomparirà nel giro di due o tre giorni e forse subito dopo noterai la presenza di crosticine. L’eliminazione definitiva del capillare si nota a distanza di circa 15 giorni, al massimo un mese dal trattamento.
Chi può fare il laser per i capillari e gestione delle sedute
Per sapere se sia possibile sottoporti al trattamento laser per i capillari, sarà necessario conoscere prima la tua storia clinica e fare un’anamnesi completa: occorrerà sapere se ti sei sottoposto ad altri interventi passati e/o a trattamenti chirurgici e se sussistono problematiche venose sottostanti.
Un gel freddo è posto sull’area da trattare, in modo da prevenire il dolore, infatti il trattamento non è affatto dolente; si tratta solo di avvertire un leggero pizzicore passeggero, simile allo schiocco di un elastico.
I capillari agli arti inferiori rosso bluastri o rossastri possono essere trattati anche con una sola seduta della durata di 30 minuti, un’ora al massimo, perché di regola sono abbastanza superficiali. Nel caso siano necessarie più sedute, queste sono eseguite a distanza di un mese l’una dall’altra.
La laser terapia per capillari è sicura e non è affatto invasiva; è tollerata da tutte le persone e solo in specifici casi viene usata la crema anestetica prima del trattamento.
Conclusioni
Ricorda che fragilità capillare e predisposizione alla problematica sussistono anche dopo esserti sottoposto al trattamento, poiché si tratta di una patologia multifattoriale ed evolutiva.
Per evitare recidive devi adottare una serie di consuetudini che ne evitano la formazione: siamo parlando di tenere sotto controllo il peso e prendere la sana abitudine di camminare, assumere molta frutta ricca di antiossidanti, indossare calze a compressione adeguata e abiti idonei, ovvero non troppo stretti e attillati e infine, applicare creme anti edema durante la stagione estiva e assumere flebotonici.
Evita quanto più possibile azioni malsane come sedentarietà, esposizione prolungata al sole, escursioni termiche eccessive, saune, lettini abbronzanti e sostanze alcolico ormonali.